התרשמתי כי קרוב משפחה שלי אינו רואה טוב. האם זה קטרקט, ומה אמליץ לו?
ראשית, יפה ששמת לב כי קרוב משפחה סובל מהפרעה בראיה. רבים האנשים המבוגרים המצליחים להסוות את העובדה שאינם רואים טוב וחשוב שהאנשים הקרובים אליהם ישימו לבם לכך ובמידת הצורך ידעו להפנותם לטיפול רפואי. ראייה לקויה של קרוב משפחה יכולה להתבטא בכך שאינו קורא יותר מאשר את כותרות העיתונים, שהפסיק להתעניין בקריאה או שהוא בוחר לשבת קרוב יותר לטלוויזיה.
מה יכולות להיות הסיבות לראיה ירודה באותו קרוב משפחה?
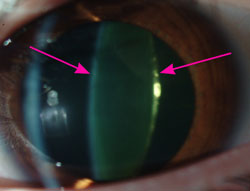
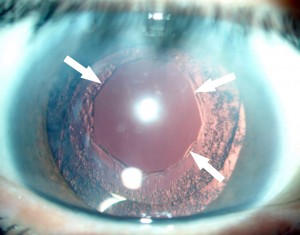
התשובה היא שקטרקט עשוי בפרוש להיות סיבה שכיחה, אך קיימות סיבות נוספות בהקשר למחלות עיניים אחרות, כגון גלאוקומה, מחלות ניווניות של הרשתית, עכירות בקרנית וסיבות רבות נוספות. מה שמאפיין ירידה בראיה כתוצאה מקטרקט הינה ירידה איטית והדרגתית מאוד בחדות הראיה בשתי העיניים, לרוב באחת העיניים יותר מאשר בשנייה. הפגיעה ההדרגתית, האיטית והממושכת בראיה גורמת לכך שהאדם אינו מודע לה בהכרח, ושהוא מצליח לפתח מנגנוני הסתגלות לעובדה שאינו רואה היטב. לכן הדבר החשוב ביותר שעליך לעשות הוא לעודדו לפנות לרופא עיניים. בהגיעו לרופא העיניים יעבור מספר בדיקות שיכללו בדיקה של חדות-ראיה, הסתכלות במנורת-סדק לתוך העין ובדיקת העין לאחר הרחבת אישונים. הרחבת האישונים מאפשרת לראות את רוב שטח העדשה וכך להתרשם ממידת העכירות. אם אכן הסיבה לפגיעה בראיה היא קטרקט, ימליץ רופא העיניים, קרוב לוודאי, על ניתוח קטרקט לשיפור חדות הראייה. תפקידך יהיה לתמוך בקרוב המשפחה לפני, בעת ואחרי הניתוח, אך עוד קודם לכך עליך לשכנעו כי אכן יש בידי הרופא והרפואה המודרנית יכולת לשפר את חדות הראיה באופן משמעותי.
נאמר לי שמנתחים קטרקט רק כאשר הוא “בשל”, למה הכוונה?
מנתח עיניים קטרקט מהצד ומגש הכלים בתחתית התמונה ניתוח קטרקט מבוצע כדי לשפר את הראיה על ידי הסרת העדשה העכורה שמפריעה לראיה, כמו שווילון או חלון מלוכלך מפריעים להסתכל דרכם החוצה. בעבר, כשניתוח קטרקט היה ניתוח מורכב, מסוכן ועם תוצאות בינוניות ומטה היה המנתח מחכה לרוב עד שלא היה יותר “מה להפסיד”. כלומר, ניתוח קטרקט היווה אופציה הגיונית רק עבור עיניים שכבר היו עיוורות לחלוטין, בתקווה שהניתוח יוכל לשפר את הראיה במידה כלשהי. עם השנים, כאשר ניתוחי קטרקט הפכו לבטוחים יותר, ובפרט לאחר שהוחל בהשתלת עדשות תוך-עיניות, נוצרה הצדקה לבצע את הניתוח בשלב מוקדם יותר, כאשר הפגיעה בראיה מהקטרקט הנה חלקית בלבד. כיום ניתוח הקטרקט הינו ניתוח יעיל, המביא לשיפור משמעותי בראיה ברוב הגדול של החולים, ולכן יש הצדקה לבצע אותו כבר כשהפגיעה בראיה היא במידה כזאת שהחולה סובל מפגיעה באיכות חייו. ברור, אם כן, שניתוח קטרקט מוצדק באנשים שונים, ברמות שונות של הפרעה בראיה. למשל, כדאי שטייסת, או נהג אוטובוס, שביטחון הנוסעים תלוי בחדות-הראיה שלהם, יעברו ניתוח בשלב מוקדם יחסית. מאידך, פנסיונר שאיננו צופה רבות בטלוויזיה, יתכן ויעבור ניתוח רק כאשר חדות הראיה תיפגע בצורה כזאת שתפריע לו לקרוא או לעסוק בתחביבים שונים. כלומר, ההחלטה לבצע ניתוח קטרקט תלויה במידה רבה בהרגשת המטופל כי איבוד חדות-הראיה מפריע לתפקוד היומיומי, ובבדיקת העין המאשרת כי קיימים סיכויים טובים שהניתוח ישפר את הראיה ורופא העיניים אכן ממליץ על ביצועו. כיום אין עוד הצדקה לחכות לקטרקט שיבשיל, מה גם שבשלבים מאוחרים מאוד של קטרקט, עלולים להופיע סיבוכים כגון דלקת תוך-עינית או עליית לחץ תוך-עיני (גלאוקומה).
מתי אוכל לחזור לחיים רגילים והאם יהיו לי מגבלות ראיה אחרי ניתוח קטרקט?
ניתוח קטרקט אורך לרוב כחצי-שעה עד שעה ולאחר התאוששות של מספר שעות ניתן בדרך כלל להשתחרר מבית החולים, לבלות את הלילה בבית ולשוב למחרת לבדיקת עיניים. כבר מייד לאחר הניתוח אין מניעה לנסוע ברכב (כנוסע), לאכול, לקרוא ואפילו לראות טלוויזיה בעזרת העין השנייה, אם כי אתה עלול לחוש אי-נוחות מסוימת. העין המנותחת תיחבש ותהיה סגורה לרוב עד למחרת בבוקר, כאשר תתבצע הבדיקה הראשונה לאחר הניתוח והמנתח יוודא שהכול כשורה. מרגע זה תתבקש לשים טיפות עיניים מספר פעמים ביום, אך פרט לזה חייך יתנהלו כמעט כרגיל. מומלץ למנותחים, למשך מספר ימים, לא לבצע פעילות מאומצת (למשל ספורט), לא להרים משאות כבדים ולא להתכופף כדי לאפשר לעין החלמה תקינה וכדי לא לקחת סיכונים שלא לצורך. רצוי בשבוע הראשון לא להרטיב את העין במקלחת (אם כי מותר להתקלח), ולחכות עד לאישור הרופא לשחייה בבריכה ובים. בקשה נוספת מהחולים הינה להקטין עד כמה שאפשר את הסכנה לחבלה ישירה לעין כגון מכה, כיוון שהעין עדינה יותר ומוגנת פחות מייד לאחר הניתוח. מספר ימים (עד שבוע) לאחר הניתוח ניתן לרוב לחזור לשגרה. לחקלאים, פועלים, חשמלאים וכו’ מומלץ כי ינוחו מספר שבועות לאחר הניתוח, כדי להקטין את הסיכון לחבלה או נזק לעין המנותחת. לרוב, מספר שבועות לאחר הניתוח מחלימה העין וניתן לחזור לחיים רגילים.
אם אבקש מהמנתח לבצע את ניתוח הקטרקט בשתי עיניי בו זמנית, מה תהיה תשובתו?
מנתח עיניים במהלך ניתוח קטרקט מצולם מהצד חולים רבים סובלים מקטרקט משמעותי בשתי העיניים. למרות שההחלטה הרפואית במקרים אלו היא לנתח את שתי העיניים, אין מבצעים לרוב ניתוח קטרקט בשתי העיניים בו-זמנית. מקובל לנתח כל עין בנפרד, בהפרש של מספר שבועות (או חודשים) כדי לפזר את הסיכונים הקשורים לניתוח התוך-עיני. בנוסף, במהלך ההחלמה מהניתוח, משתמש החולה בעין השנייה (הלא מנותחת). מסיבות אלו מעדיפים לנתח קודם עין אחת (לרוב זו עם הקטרקט המתקדם יותר) ורק לאחר מכן לגשת לניתוח של העין השנייה.
האם יש צורך לנקות או להחליף את העדשה התוך-עינית, וכל כמה זמן?
במהלך ניתוח קטרקט מושתלת עדשה תוך-עינית בעין המנותחת באופן שהיא מחליפה את העדשה הטבעית שאיתה אנו נולדים. העדשה התוך-עינית המושתלת עשויה חומר פלסטי מיוחד, גמיש ושקוף ביותר, ותחזיק מעמד כל חיי החולה. עדשה זאת, בניגוד לעדשות-מגע שמרכיבים במקום משקפיים, הינה עדשה שאין צורך לנקות או להחליף. ברגע שהושמה במקומה בעין, תהפוך להיות חלק מגוף החולה ואינה דורשת תחזוקה כלל. עדשה מושתלת זאת לעולם לא תהיה מורגשת או תדרוש תשומת לב. אנשים המסתכלים על אדם שהושתלה אצלו עדשה לא יבחינו בדבר. הדרך היחידה, בעצם, לדעת שיש עדשה תוך-עינית בעין שנותחה בניתוח קטרקט היא על ידי בדיקה אצל רופא עיניים, אך החולה עצמו ידע להעריך את קיומה בכך שהראיה בעין תהיה חדה, צלולה ובהירה והמשקפיים שיותאמו לאותה עין יהיו בעלי מספר קטן יחסית.
לשני הוריי היה קטרקט, האם בהכרח יופיע גם אצלי?
קטרקט הינו מצב שכיח מעל גיל 60 ולכן אין זה נדיר ששני הוריך נותחו להסרת קטרקט. חשוב לזכור שקטרקט איננה מחלה בעלת מרכיב תורשתי משמעותי, כך שהסיכויים שלך להזדקק לניתוח בבוא היום אינם, קרוב לוודאי, גבוהים בהרבה מאשר באוכלוסיית בני גילך. דבר זה נכון לגבי קטרקט המופיע לאחר גיל 60, אולם אם אחד ההורים סבל מקטרקט מולד או בגיל צעיר, קיים סיכון מוגבר למרכיב תורשתי משמעותי. במידה וההורה נותח עד גיל 20-30 או ידוע שסבל מקטרקט לפני גיל זה, מומלץ כי כל ילדיו יבדקו אצל רופא עיניים כדי לבחון את שקיפות העדשות.
האם אזדקק למשקפיים לאחר הניתוח?
במהלך ניתוח קטרקט מוחלפת העדשה העכורה של החולה בעדשה תוך-עינית מלאכותית. עדשה זאת אינה מסוגלת לבצע מיקוד, כך שאינה מאפשרת לעין לראות בבירור בו זמנית גם לקרוב וגם לרחוק. חשוב להבין שללא כל קשר לקטרקט ולניתוח, בסביבות גיל 45, מאבדת העין האנושית את היכולת לבצע מיקוד הן לקרוב והן לרחוק, וזאת בגלל אובדן הדרגתי של גמישות העדשה הטבעית. אובדן גמישות העדשה הינו שינוי התלוי בגיל, ואינו קשור או מעיד על הופעת קטרקט. לכן, כל עין תזדקק, קרוב לוודאי, בסביבות גיל 45 ומעלה למשקפי קריאה כדי לאפשר לה לקרוא מקרוב. באופן דומה, אחרי ניתוח קטרקט העין אינה מסוגלת לבצע את שינוי הפוקוס מרחוק לקרוב ולכן זקוקה למשקפיים.
כחלק מההכנות לניתוח הקטרקט תימדד העין, ויבוצע חישוב שיאפשר למנתח להחליט איזו עדשה מתאימה ביותר לעין. החישוב הזה ייקח בחשבון את הפשרה בין ראיה טובה יותר לרחוק (נהיגה, צפייה בטלוויזיה, וכו’) ולקרוב (קריאה). למרות הנאמר עד כה, חשוב להדגיש כי אין אפשרות לדייק באופן מלא במדידת העדשה, וזאת בגלל תהליכי ריפוי טבעיים אך אינדיבידואלים שכל עין עוברת לאחר הניתוח. לסיכום, חולה שעבר ניתוח קטרקט יזדקק למשקפיים עם מספר נמוך הן לקרוב והן לרחוק כדי לראות היטב.
האם ישנם מקרים בהם אין אפשרות לבצע את ניתוח הקטרקט?
מצבים בהם יש צורך בניתוח קטרקט אולם אין אפשרות טכנית לבצעו הינם נדירים למדי. אולם, ישנם מקרים של עיניים מורכבות שבהן קיים סיכון מוגבר לסיבוכים. במקרים אלו תהיה התלבטות האם הסיכוי לשיפור מצדיק את הסיכון. בנוסף, ישנם חולים שמצב בריאותם הכללי אינו מאפשר להם לעבור ניתוח עיניים, או שעקב מצבם הרפואי הסיכון הניתוחי גבוה מדי. בנוסף ישנם גם מקרים שבהם הרופא המנתח, על סמך בדיקת עיניים יסודית, מגיע למסקנה כי ניתוח קטרקט לא צפוי לשפר את חדות הראיה. אפרט זאת: ישנם חולים הסובלים ממחלת עיניים משמעותית כגון היפרדות רשתית, עכירות בקרנית, גלאוקומה קשה או ניוון של מרכז הראייה, ובנוסף למחלה משמעותית זו קיים גם קטרקט. במקרים אלו נשאלת השאלה: האם הראיה בעין תשתפר אחרי ניתוח קטרקט, או תישאר מוגבלת כפי שהייתה לפני הניתוח עקב המחלה הבסיסית הקשה יותר. במצבים אלו יש באפשרותנו לבצע בדיקות שונות המנסות לנבא מה תהיה חדות הראיה אחרי הניתוח, אם כי גורם מסוים של אי-ודאות יישאר תמיד. במקרים אלה עולה השאלה: האם מוצדק הסיכון הכרוך בניתוח, בתקווה שהראיה אכן תשתפר, כאשר השיפור עשוי להיות מינימאלי בלבד.
האם אדם בגיל 100 מבוגר מדי בשביל לעבור ניתוח קטרקט?
במחלקת העיניים ברמב”ם אנחנו מנתחים אלפי חולים מדי שנה, ביניהם גם חולי קטרקט מבוגרים ביותר. חולים שעברו את גיל ה-90 הפכו אצלנו כמעט לדבר שבשגרה. לאותם חולים מבוגרים שפונים אליי בשאלה האם גיל מבוגר יפריע לניתוח, אני עונה כי כבר ניתחתי מספר חולים מעל גיל 90, כולם בהרדמה מקומית, ואני עדיין מחכה לחולה הראשון שיופנה אליי שכבר חגג 100.
מעניין לציין כי לחולים מבוגרים יש לרוב קטרקט קשה יותר, המחייב מאמץ גדול יותר מצד המנתח כדי לפורר אותו, ולשם כך אני משתמש בטכניקה מעט שונה המותאמת לקטרקטות קשות במיוחד. חשוב לציין כי לאחרונה רכשה מחלקת העיניים ברמב”ם מכשירי קטרקט חדשים המעמידים אותנו בשורה הראשונה מבחינת מכשור חדר-הניתוח בכל הקשור לניתוחי קטרקט, כולל היכולת להתמודד בהצלחה ובביטחון עם אותם גרעינים קשים במיוחד.